ある日、病院で検査をして「子宮も腟もいずれも存在しない」と言われたら…。
そんな、思わぬかたちで自分の身体の問題を知らされ、苦悩する女性たちがいます。
生まれつき子宮や腟の一部・全部が欠損しているというロキタンスキー症候群(MRKH症候群)は、卵巣や卵管、外性器、乳房の発達は正常であるため、患者さんの多くは思春期を過ぎ、生理がこないことを不思議に思って受診した病院で自分がロキタンスキー症候群(MRKH症候群)であることを知ります。
ロキタンスキー症候群(MRKH症候群)という疾患の名前を聞いたことがあるという方はそう多くはないかもしれませんが、患者数は女性の約4,500人に1人の割合と、少ない数ではありません。
この記事ではロキタンスキー症候群(MRKH症候群)という疾患について、症状、治療法や手術、子どもを持つという選択肢、日本での治療の現状とこれからなど、詳しく解説していきます。
子宮と腟の一部もしくは全部の欠損が見られるという疾患で、見た目からは判断がつきません。原因は、女性内性器へと発達するミュラー管の胎児期における分化異常にあるとされていますが、はっきりとはわからないままです。
女性の約4,500人に1人の割合と、決して患者数の少なくないロキタンスキー症候群(MRKH症候群)は年間で110人〜120人ほどの新規患者がいると言われています。
月経が起こるべき年齢になっても初潮がこないといった相談で病院を訪れ、自分がロキタンスキー症候群(MRKH症候群)であることがわかるといったケースが多数見受けられます。
ロキタンスキー症候群(MRKH症候群)の約3割が腎欠損、馬蹄腎、椎体異常、多指症、直腸肛門奇形などの症状を起こすため、新生児から乳幼児期にかけて、合併症を精査する過程で発見されるケースもありますが、このようなケースはまれで、大半は子宮と腟がない以外は健康な身体であると言われています。
なお、ロキタンスキー症候群(MRKH症候群)は前述の通り、子宮に腟がないこと以外は身体は健康なことも多い疾患です。
合併症を起こしている場合など手術が必要な場合もありますが、卵巣や卵管、外性器、乳房などの発達は正常であるため、治療や手術をおこなわなくてもいいケースもあります。
しかし、子宮や腟というのは女性としては非常に大切なものであり「大切なパートナーとセックス(性交渉)がしたい」「子どもを持ちたい」という願いを持つのは、当たり前のことでもあります。
手術や治療を検討する際は、疾患についての理解を深め、ご自身の身体のこと、将来のことなどじっくり考えてから、信頼できるクリニックで治療を受けるようにしましょう。
下記では、造腟術と子宮移植についてそれぞれ詳しく解説していきます。
造腟術にはいくつかの術式が存在し、クリニックによってもどの術式を採用しているかは異なります。
その後、手術に至るまでには器具を用いて腟の長さを伸ばせるかどうかを確かめる必要があります。
手術前の準備では、腟の入り口に器具を押し当てながら、腟の長さを保てるように圧迫していきます。この圧迫に1日に20分程度を費やしますが、これでも十分な長さが保てない場合、造腟術を行う必要があるとの診断がくだることになります。
しかし、造腟術は性行為を可能にするための方法であり、ロキタンスキー症候群(MRKH症候群)だからと言って必ず受けるべきものではありません。造腟術を受けるかどうかを判断する際は、ご自分でじっくり考えることが大切です。
手術を受けると決めた場合でも、急いで手術する必要はありません。手術を受けるのにまとまった休みをとりやすい時期、異性とのお付き合いを始める前にといった具合で、自分の都合のよいタイミングを見計らったうえで、医師に相談してみてください。
ダヴィドブ法は、骨盤腹膜を腟粘膜の代わりとして用いる治療法のことです。腟からのアプローチに加えて、腹腔鏡を用いたアプローチを行うのがダヴィドブ法の特徴です。
ダヴィドブ法を用いて造腟した場合は、術後に造腟した腟を閉じさせてしまいません。手術の折、腟内にプロテーゼという器具を挿入し、腟を閉じさせないための予防策を講じます。
腟内のプロテーゼが原因で排便しにくいときには、排便のときだけプロテーゼを腟から取り除くことも可能です。自分自身でプロテーゼの抜去や再挿入ができるよう、術後2日目ごろから指導を受けますが、入院中はずっとプロテーゼを挿入したままです。
しかしダヴィドブ法の場合は、腹膜を用いて腟を形成することで、腟入口部の狭窄や腟腔の狭小化、短縮といった問題の発生を抑えることができるといったメリットがあります。さらに、プロテーゼを挿入する期間が少なくてすむというのもダヴィドブ法の大きなメリットです。
この間は身体の負担になるようなことは避け、しっかり安静にして身体を休めることが大切です。
術後1ヶ月は、1、2週間に1度、術後2ヶ月から半年までは月に1度の通院が必要です。術後半年たってからは、数ヶ月に1度の通院でかまいません。
ある程度状態が落ち着いてからも、腟が閉じてしまわないようにダイレーターを使用しますが、定期的な性行為があれば、ダイレーターをあえて使用する必要はありません。性行為は、術後数ヶ月たってから可能です。
なお、造腟術にかかる費用は術式の違い・症状の違い・健康保険の種類の違い・クリニックの違いによっても変わるため、正確な費用について把握したい場合はクリニックで診断を受ける必要があります。
子宮移植では、親族などほかの女性から摘出した子宮を、子宮のない女性へ移植します。
その後1年間ほどは免疫を抑制する薬を服用しながら経過を見て、問題ないと判断されれば妊娠を目指す治療に移ります。
移植を受けた女性とその相手のパートナーの男性との間の体外受精(不妊治療の一つで、身体の外で卵子と精子を受精させる)による受精卵を子宮に入れ、出産が成功したらその後は免疫を抑制する薬の影響をなくすために子宮を取り出します。
先天的に子宮がない女性や、がんで子宮を摘出したことで子宮のない女性は20代・30代では全国に6万人いると言われています。
ロキタンスキー症候群(MRKH症候群)の女性は、卵子をつくる卵巣機能は正常に機能しているため、代理出産(代理母出産)や子宮移植といった選択も可能です。また、遺伝子がつながらないかたちでも、特別養子縁組などで子どもを授かることができます。
しかしながら、日本ではまだ、代理出産(代理母出産)が許容されていません。(法的には禁止されていないものの、日本産科婦人科学会では原則禁止)
海外では症例のある子宮移植なども、日本では行われていないのが現状です。
前述の通り、日本では代理出産(代理母出産)や子宮移植などもおこなうことができないのが現状です。
しかしながら、日本でも「子供をもつ喜びをすべての女性に」と掲げる日本子宮移植研究会が設立されるなど、子宮移植への理解・議論が進んでいます。また同様に、子宮移植の研究も進められています。
しかし、ロキタンスキー症候群(MRKH症候群)の女性には、排卵があっても月経出血がありません。卵子と経血は身体に吸収されていきます。自分では妊娠することができないため、遺伝子のつながった自分の子どもを授かりたいのであれば、代理出産(代理母出産)や子宮移植などの手段を選ばなければなりません。
また、国や地域によっては、自分の症状についての正確な知識や支えが十分に得られない可能性もあります。十分な情報が得られないことで、性交渉などで痛みを覚えつつも我慢せざるをえなかったり、満足に育たない子宮に外的な損傷を負ってしまったりします。さらに、治療法を自分の意思で選択できない、十分に納得したうえで治療を受けられないといった問題も生じるでしょう。
精神的なフォローアップを受けられないことで、身体の痛みと同様、心の痛みを感じるのです。生理がこず、自分の子どもを授かれないことで、自分は成熟した女性でない、まるで子どもだと感じる人も少なくありません。さらに、子どもを産むことが女性の主要な務めとみなされる国では、ロキタンスキー症候群(MRKH症候群)であることで、家族から排斥されてしまうといった問題も起こります。
さらに、国によっては、腟造成術(造腟術)が美容整形とみなされることがあります。保険が適用されず、莫大な費用が必要とされるため、金銭的な問題から治療をあきらめる人も存在するのです。
子宮を失ってしまった女性に「子宮移植」という新たな選択肢を作るため、慶応大学の研究チームは動物で実験をおこなうなど10年ほど前から準備を進めてきました。
2020年の11月には子宮移植をおこなったサルの妊娠と出産を初めて成功させており、今後は人への移植を目指すとしています。
なお、子宮移植については賛否もあります。子宮は脳死での臓器移植の対象になっておらず、日本国内で子宮移植をする場合は健康な女性から子宮の提供を受ける生体移植をおこなう必要があるためです。また、臓器移植は命に関わる病気に対しておこなわれる医療であるということも理由の一つです。
そのほかにも、手術によって女性の身体にかかる負担という医療的な面、身内だからこそ提供を断りにくい(生体移植は親族がドナーとなるケースが多い)という論理的な面の問題もあり、慎重になるべきという意見もあります。
しかし、子宮のない女性や子宮を失ってしまった女性からすれば、新しい選択肢が増え「治療を受ける・受けないの選択をできるということ」はとても大きな意義のあることといえるでしょう。
そのため女性たちは精神的なケアや支援などをほとんど受けることができていない状態です。
しかし近年では、海外で子宮移植による妊娠・出産を成功させたというケースも増えてきており、日本での研究も進んでいます。
また、日本でもロキタンスキー症候群(MRKH症候群)の女性のQOLを向上させることのできる造腟術を受けることができます。
ロキタンスキー症候群(MRKH症候群)で悩む女性は数多く存在します。クリニックでの相談やカウンセリングのほか、同じ疾患で悩む女性たちのコミュニティに参加しての情報交換をおこなうなど、つらい悩みを誰かに打ち明けることで、自分なりの道を見つけることができるようになるかもしれません。
「どうしたらいいかわからない」と自分の人生や将来について考えられなくなってしまっている方も、治療を受ける・受けないにかかわらず、クリニックに相談して「自分にはこんな治療の選択肢がある」と知っておくだけでも気持ちが変わることもあります。
電話やメールでの相談を受け付けているクリニックもあるため、まずは一度問い合わせてみるといいでしょう。
そんな、思わぬかたちで自分の身体の問題を知らされ、苦悩する女性たちがいます。
生まれつき子宮や腟の一部・全部が欠損しているというロキタンスキー症候群(MRKH症候群)は、卵巣や卵管、外性器、乳房の発達は正常であるため、患者さんの多くは思春期を過ぎ、生理がこないことを不思議に思って受診した病院で自分がロキタンスキー症候群(MRKH症候群)であることを知ります。
ロキタンスキー症候群(MRKH症候群)という疾患の名前を聞いたことがあるという方はそう多くはないかもしれませんが、患者数は女性の約4,500人に1人の割合と、少ない数ではありません。
この記事ではロキタンスキー症候群(MRKH症候群)という疾患について、症状、治療法や手術、子どもを持つという選択肢、日本での治療の現状とこれからなど、詳しく解説していきます。
Contents
ロキタンスキー症候群(MRKH症候群)とは
ロキタンスキー症候群(MRKH: Mayer Rokitansky Küster Hauser)は、女性の約4,500人に1人の割合で生じる先天性異常です。MRKH症候群、ミュラー管無発生、Rokitansky症候群、先天性腟欠損症、先天性子宮欠損症とも呼ばれることがあります。子宮と腟の一部もしくは全部の欠損が見られるという疾患で、見た目からは判断がつきません。原因は、女性内性器へと発達するミュラー管の胎児期における分化異常にあるとされていますが、はっきりとはわからないままです。
女性の約4,500人に1人の割合と、決して患者数の少なくないロキタンスキー症候群(MRKH症候群)は年間で110人〜120人ほどの新規患者がいると言われています。
ロキタンスキー症候群の症状
ロキタンスキー症候群(MRKH症候群)は、卵巣・卵管は正常に機能しているため、女性ホルモンの分泌や排卵などに問題はありません。しかし、月経は起こりません。月経が起こるべき年齢になっても初潮がこないといった相談で病院を訪れ、自分がロキタンスキー症候群(MRKH症候群)であることがわかるといったケースが多数見受けられます。
ロキタンスキー症候群(MRKH症候群)の約3割が腎欠損、馬蹄腎、椎体異常、多指症、直腸肛門奇形などの症状を起こすため、新生児から乳幼児期にかけて、合併症を精査する過程で発見されるケースもありますが、このようなケースはまれで、大半は子宮と腟がない以外は健康な身体であると言われています。
ロキタンスキー症候群の検査・診断
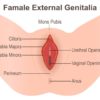
ロキタンスキー症候群(MRKH症候群)が疑われる場合にはクリニックでさまざまな検査をおこない、診断をします。- 内診…外陰部・腟の診察
- 基礎体温測定…卵巣機能に問題があるかどうかの簡易的な判断
- 卵巣ホルモン検査(採血)…卵巣ホルモンの数値の確認
- 染色体検査(採血)
- 超音波検査…子宮・卵巣・腎臓の奇形の有無の確認
- MRI検査…子宮・卵巣・痕跡子宮の有無などを詳しく確認
- その他…必要に応じてCT検査、腎盂尿管造影検査なども実施
ロキタンスキー症候群の手術・治療の選択肢
ロキタンスキー症候群(MRKH症候群)における手術や治療の選択肢としては、大きく分けて2つあります。- 造腟術…腟を形成する手術。セックスはできるようになるが、妊娠はできない
- 子宮移植…子宮を移植し、自分の身体で妊娠・出産ができるようになる(出産後は免疫を抑制する薬の影響をなくすために子宮を取り出す必要がある)
なお、ロキタンスキー症候群(MRKH症候群)は前述の通り、子宮に腟がないこと以外は身体は健康なことも多い疾患です。
合併症を起こしている場合など手術が必要な場合もありますが、卵巣や卵管、外性器、乳房などの発達は正常であるため、治療や手術をおこなわなくてもいいケースもあります。
しかし、子宮や腟というのは女性としては非常に大切なものであり「大切なパートナーとセックス(性交渉)がしたい」「子どもを持ちたい」という願いを持つのは、当たり前のことでもあります。
手術や治療を検討する際は、疾患についての理解を深め、ご自身の身体のこと、将来のことなどじっくり考えてから、信頼できるクリニックで治療を受けるようにしましょう。
下記では、造腟術と子宮移植についてそれぞれ詳しく解説していきます。
造腟術について
造腟術とは、腟を形成するための手術です。造腟術をおこなえばセックス(性行為)はできるようになりますが、自然妊娠(自分自身のお腹で子どもを妊娠すること)や出産はできません。造腟術にはいくつかの術式が存在し、クリニックによってもどの術式を採用しているかは異なります。
- Davydov法…腹膜を用いて造腟する
- Frank法…腟の入り口を器具を使って圧伸していく
- Ruge法…大腸の一部を切除したものを腟として用いる
- McIndoe法…腹部もしくは大腿部などから採取した皮膚を腟として用いる
- MacIndoe変法…人工真皮を用いて造腟する
手術前の準備
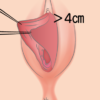
手術を受けるためには、まずは上記でご紹介したいくつかの検査をおこない、ロキタンスキー症候群(MRKH症候群)という診断をします。その後、手術に至るまでには器具を用いて腟の長さを伸ばせるかどうかを確かめる必要があります。
手術前の準備では、腟の入り口に器具を押し当てながら、腟の長さを保てるように圧迫していきます。この圧迫に1日に20分程度を費やしますが、これでも十分な長さが保てない場合、造腟術を行う必要があるとの診断がくだることになります。
しかし、造腟術は性行為を可能にするための方法であり、ロキタンスキー症候群(MRKH症候群)だからと言って必ず受けるべきものではありません。造腟術を受けるかどうかを判断する際は、ご自分でじっくり考えることが大切です。
手術を受けると決めた場合でも、急いで手術する必要はありません。手術を受けるのにまとまった休みをとりやすい時期、異性とのお付き合いを始める前にといった具合で、自分の都合のよいタイミングを見計らったうえで、医師に相談してみてください。
手術内容(Davydov法/ダヴィドブ法)
ここでは、いくつかある造腟術の術式の中でも早い段階で仕事など社会復帰ができるとされているダヴィドブ法(Davydov法)での手術内容をご紹介します。ダヴィドブ法は、骨盤腹膜を腟粘膜の代わりとして用いる治療法のことです。腟からのアプローチに加えて、腹腔鏡を用いたアプローチを行うのがダヴィドブ法の特徴です。
ダヴィドブ法を用いて造腟した場合は、術後に造腟した腟を閉じさせてしまいません。手術の折、腟内にプロテーゼという器具を挿入し、腟を閉じさせないための予防策を講じます。
腟内のプロテーゼが原因で排便しにくいときには、排便のときだけプロテーゼを腟から取り除くことも可能です。自分自身でプロテーゼの抜去や再挿入ができるよう、術後2日目ごろから指導を受けますが、入院中はずっとプロテーゼを挿入したままです。
ダウィドブ法のメリット
皮膚移植や人工真皮などを用いた造腟術の場合は、皮膚を採取下部分が瘢痕化してしまったり、腟が上皮化するまでに時間がかかったりすることがあります。しかしダヴィドブ法の場合は、腹膜を用いて腟を形成することで、腟入口部の狭窄や腟腔の狭小化、短縮といった問題の発生を抑えることができるといったメリットがあります。さらに、プロテーゼを挿入する期間が少なくてすむというのもダヴィドブ法の大きなメリットです。
手術の入院期間
ダヴィドブ法(Davydov法)の場合、入院期間は10日ほどとなります。ただし、術後の経過など患者さんごとの個人差もあるため前後することもあります。手術後から社会復帰(仕事など)できるまでの期間
ダヴィドブ法(Davydov法)による造腟術のあと、仕事など社会復帰できるまでの期間は、これも個人差があるものの目安は1週間ほどとなります。この間は身体の負担になるようなことは避け、しっかり安静にして身体を休めることが大切です。
手術後の通院頻度
退院後は、定期的に受診しながら、腟が閉じてしまっていないか、腟の上皮が再生しているかどうかを確認します。術後1ヶ月は、1、2週間に1度、術後2ヶ月から半年までは月に1度の通院が必要です。術後半年たってからは、数ヶ月に1度の通院でかまいません。
ある程度状態が落ち着いてからも、腟が閉じてしまわないようにダイレーターを使用しますが、定期的な性行為があれば、ダイレーターをあえて使用する必要はありません。性行為は、術後数ヶ月たってから可能です。
手術にかかる費用
日本では、ダヴィドブ法による治療を受ける場合、保険診療3割負担の方で、約25万円前後の治療費がかかりますが、高額療養費制度による医療費の払い戻しを受けられます。なお、造腟術にかかる費用は術式の違い・症状の違い・健康保険の種類の違い・クリニックの違いによっても変わるため、正確な費用について把握したい場合はクリニックで診断を受ける必要があります。
子宮移植について
日本ではまだおこなわれていないものの、海外では子宮移植が始まっている国もあります。アメリカやスウェーデンなどでは80例ほどの子宮移植がおこなわれており、37人の子どもが誕生しています。子宮移植では、親族などほかの女性から摘出した子宮を、子宮のない女性へ移植します。
その後1年間ほどは免疫を抑制する薬を服用しながら経過を見て、問題ないと判断されれば妊娠を目指す治療に移ります。
移植を受けた女性とその相手のパートナーの男性との間の体外受精(不妊治療の一つで、身体の外で卵子と精子を受精させる)による受精卵を子宮に入れ、出産が成功したらその後は免疫を抑制する薬の影響をなくすために子宮を取り出します。
ロキタンスキー症候群でも子どもを持つという選択
ロキタンスキー症候群(MRKH症候群)でも子どもを持ちたいと願う女性は非常に多くいらっしゃいます。先天的に子宮がない女性や、がんで子宮を摘出したことで子宮のない女性は20代・30代では全国に6万人いると言われています。
ロキタンスキー症候群(MRKH症候群)の女性は、卵子をつくる卵巣機能は正常に機能しているため、代理出産(代理母出産)や子宮移植といった選択も可能です。また、遺伝子がつながらないかたちでも、特別養子縁組などで子どもを授かることができます。
しかしながら、日本ではまだ、代理出産(代理母出産)が許容されていません。(法的には禁止されていないものの、日本産科婦人科学会では原則禁止)
海外では症例のある子宮移植なども、日本では行われていないのが現状です。
|
日本での選択肢 |
海外での選択肢 |
|---|---|
|
|
ロキタンスキー症候群の現状とこれから
ロキタンスキー症候群(MRKH症候群)は約4,500人に1人の割合と患者数の少なくない疾患であるにもかかわらず、その先天性異常を抱える女性の苦しみについてはまだ世間に認知されているとはいえません。前述の通り、日本では代理出産(代理母出産)や子宮移植などもおこなうことができないのが現状です。
しかしながら、日本でも「子供をもつ喜びをすべての女性に」と掲げる日本子宮移植研究会が設立されるなど、子宮移植への理解・議論が進んでいます。また同様に、子宮移植の研究も進められています。
ロキタンスキー症候群の女性が抱える苦しみ
ロキタンスキー症候群(MRKH症候群)では、性ホルモンには何の問題もありません。先天性異常があるとはいえ、その患者さんたちは、他の女性と同様の想いと希望を持っています。子どもを授かりたいという願いは、その最たるものといってよいでしょう。しかし、ロキタンスキー症候群(MRKH症候群)の女性には、排卵があっても月経出血がありません。卵子と経血は身体に吸収されていきます。自分では妊娠することができないため、遺伝子のつながった自分の子どもを授かりたいのであれば、代理出産(代理母出産)や子宮移植などの手段を選ばなければなりません。
また、国や地域によっては、自分の症状についての正確な知識や支えが十分に得られない可能性もあります。十分な情報が得られないことで、性交渉などで痛みを覚えつつも我慢せざるをえなかったり、満足に育たない子宮に外的な損傷を負ってしまったりします。さらに、治療法を自分の意思で選択できない、十分に納得したうえで治療を受けられないといった問題も生じるでしょう。
精神的なフォローアップを受けられないことで、身体の痛みと同様、心の痛みを感じるのです。生理がこず、自分の子どもを授かれないことで、自分は成熟した女性でない、まるで子どもだと感じる人も少なくありません。さらに、子どもを産むことが女性の主要な務めとみなされる国では、ロキタンスキー症候群(MRKH症候群)であることで、家族から排斥されてしまうといった問題も起こります。
さらに、国によっては、腟造成術(造腟術)が美容整形とみなされることがあります。保険が適用されず、莫大な費用が必要とされるため、金銭的な問題から治療をあきらめる人も存在するのです。
日本でも子宮移植の研究が進んでいる
上記でご紹介した子宮移植は、日本ではまだおこなわれていないものの、研究は進められています。子宮を失ってしまった女性に「子宮移植」という新たな選択肢を作るため、慶応大学の研究チームは動物で実験をおこなうなど10年ほど前から準備を進めてきました。
2020年の11月には子宮移植をおこなったサルの妊娠と出産を初めて成功させており、今後は人への移植を目指すとしています。
なお、子宮移植については賛否もあります。子宮は脳死での臓器移植の対象になっておらず、日本国内で子宮移植をする場合は健康な女性から子宮の提供を受ける生体移植をおこなう必要があるためです。また、臓器移植は命に関わる病気に対しておこなわれる医療であるということも理由の一つです。
そのほかにも、手術によって女性の身体にかかる負担という医療的な面、身内だからこそ提供を断りにくい(生体移植は親族がドナーとなるケースが多い)という論理的な面の問題もあり、慎重になるべきという意見もあります。
しかし、子宮のない女性や子宮を失ってしまった女性からすれば、新しい選択肢が増え「治療を受ける・受けないの選択をできるということ」はとても大きな意義のあることといえるでしょう。
まとめ
ロキタンスキー症候群(MRKH症候群)という疾患によって先天的に子宮や腟がない女性が数多く存在するという事実自体、まだ十分に認知されていません。そのため女性たちは精神的なケアや支援などをほとんど受けることができていない状態です。
しかし近年では、海外で子宮移植による妊娠・出産を成功させたというケースも増えてきており、日本での研究も進んでいます。
また、日本でもロキタンスキー症候群(MRKH症候群)の女性のQOLを向上させることのできる造腟術を受けることができます。
ロキタンスキー症候群(MRKH症候群)で悩む女性は数多く存在します。クリニックでの相談やカウンセリングのほか、同じ疾患で悩む女性たちのコミュニティに参加しての情報交換をおこなうなど、つらい悩みを誰かに打ち明けることで、自分なりの道を見つけることができるようになるかもしれません。
「どうしたらいいかわからない」と自分の人生や将来について考えられなくなってしまっている方も、治療を受ける・受けないにかかわらず、クリニックに相談して「自分にはこんな治療の選択肢がある」と知っておくだけでも気持ちが変わることもあります。
電話やメールでの相談を受け付けているクリニックもあるため、まずは一度問い合わせてみるといいでしょう。