「GSM(Genitourinary syndrome of menopause)」は、閉経期前後の性腺ホルモン低下によって起こるデリケートゾーンの不快な症状の総称です。最近では、婦人科や泌尿器科学会で注目されるようになってきており、日本語では閉経関連泌尿器性器症候群や閉経後性器尿路症候群などと呼ばれています。
もともとは「萎縮性腟炎」または「老人性腟炎」と呼ばれていましたが、2014年に新たな概念として提唱されるようになりました。
GSMは閉経後の方に限らず、比較的若い閉経前の40代でも症状を自覚するケースもあります。もしかしたら普段感じているデリケートゾーンの痒みやにおい、腟の乾燥感、細菌性の腟炎などの困った症状は、実はGSMかもしれません。
GSMは時間の経過とともに症状が進んでいく疾患で、残念ながら放っておいて自然と治るというものではないため、早めに病院で治療を受けることをおすすめします。
この記事では、GSMの代表的な症状や萎縮性腟炎との違いなどについて詳しく解説し、受診の目安や診断、治療法までご紹介します。デリケートゾーンの不快な症状が気になっている方は、ぜひ最後まで読んでみてください。


GSMは、中高年女性のおよそ半数が罹患しているともいわれている疾患です。WHOでは加齢によってかかりやすくなる疾患を「NCD:非感染性疾患」としており、女性の場合はホルモンの分泌量低下による認知症や骨粗鬆症などが主な疾患です。
GSMも加齢や性腺ホルモンの低下で慢性化し、進行することから、女性のNCDとしての基準を十分に充たす疾患であるといえます。
デリケートゾーンのお悩みは、ただでさえ言い出しにくく受診しにくいため、ためらっているうちにどんどん進行し、日常生活にまで支障をきたす可能性も。多くの女性が適切な治療や予防を行うためには、GSMについて詳しく知ることが大切なのです。
ここではまず、GSMとはどのような疾患なのか、その詳細について詳しくご紹介していきます。
年齢とともにうるおいが減り、顔などの皮膚にたるみが現れたという経験をされる方も多いです。それと同じように閉経前後のデリケートゾーンはうるおいが不足するため、粘膜が痩せてさまざまな症状が現れます。
粘膜が変化する主な原因は、血液中にある性腺ホルモンの減少です。とくにエストロゲンとテストステロンというホルモンは、デリケートゾーンの粘膜の働きに非常に深く関わっており、2つのホルモンが減少することで性器や尿路が徐々に変化していきます。
以下は、デリケートゾーンの各部位に現れる具体的な変化です。

小陰唇やクリトリス、腟内やその周辺などの粘膜組織は、硬くなりうるおいと弾力がなくなるため、硬くなった部位が炎症の起きている部位にあたって痛みを感じるケースもあります。

そもそもホルモンとは、体が健康を維持するためのさまざまな働きを調整する化学物質です。
成長と成熟、生殖機能を担うだけでなく、体の内外で環境の変化が起きた場合でも生命と活動性を維持するのが役割です。
ホルモンは内分泌腺というところで作られており、各内分泌腺でそれぞれ異なる働きをするホルモンを産生しています。
どのホルモンも必要なときに必要な量を作り、血管や神経を通って全身に送られます。ごく微量で効果を発揮するため、多すぎたり少なすぎたりするとバランスが崩れて体にさまざまな疾患を引き起こすことも。
GSMの主な原因は、性腺と副腎という内分泌腺で作られるエストロゲンとテストステロンです。
エストロゲンはいわゆる「女性ホルモン」と呼ばれるもので、主に女性の卵巣で作られています。皮下脂肪をつけて血管を柔らかくし、ふっくらとした女性らしい体にしたり、デリケートゾーンにうるおいを与えたりする働きをします。
一方のテストステロンは別名「男性ホルモン」とも呼ばれており、主に男性の精巣で作られるホルモンです。筋肉や骨を強くして脂肪をつきにくくさせ、男らしい体になるような働きをしたり、性衝動を高めたりします。
エストロゲンもテストステロンも、男性と女性どちらの体にも分泌されているホルモンですが、分泌量が大きく異なります。また、どちらのホルモンも年齢とともに分泌量が低下するのが特徴です。
この2つの性腺ホルモンの分泌量が低下することで、デリケートゾーンの形態の変化やそれに伴う不快な症状が現れるようになります。
以下は、GSMの代表的な症状です。
腟周辺の症状

また、腟内には腸や皮膚と同じように常在菌が住み着いており、腟の上皮細胞のグリコーゲンを食べて乳酸を産生し、腟内のpH値を酸性に傾けることで清潔を保っています。
その自浄作用のおかげで体外から雑菌が入り込むのを防いでいるのですが、加齢で自浄作用の仕組みが崩れ悪玉菌が増殖してしまうと、腟表面が炎症を起こしやすくなり、痛みや痒みなどの症状が出やすくなってしまうのです。
以下は、萎縮性腟炎の主な症状です。
腟の症状
萎縮性腟炎とGSMは症状や原因に似通っているところが多く、同じものではないかという方もおられます。
それもそのはず、GSMは萎縮性腟炎をベースにした疾患です。かつては萎縮性腟炎と呼んでいたエストロゲンなどの女性ホルモン分泌量低下に伴う症状を、婦人科領域だけでなく泌尿器科領域の尿路や、腟以外の性器も含めた広い意味で捉えた新しい概念がGSMなのです。つまり萎縮性腟炎は、GSMの症状のひとつということになります。
骨盤底筋群は、肛門挙筋や尿道括約筋などの筋肉が合わさっており、ハンモック状に子宮や膀胱、直腸を下から支える役割を担っています。尿道や肛門などの排泄口を開閉する働きもしているため、排泄に関するトラブルとの関係が深い筋肉です。
女性が男性より骨盤底筋群に関するお悩みが起きやすいのには、以下の3つの理由があります。

ただしGSMと骨盤底障害は症状や罹患する年代も重なりますが、骨盤底障害は筋肉や筋膜が損傷することで起こる問題であるのに対し、GSMは筋肉よりも表層の皮膚や皮下組織、粘膜の乾燥やたるみによる問題です。
この2つの疾患が合併すると、骨盤底障害の症状が悪化するためどちらの疾患も早めに対処しなければいけません。
日本ではまだGSMについての大規模な調査は行われていないため、どのくらいの方が苦しんでいるのか正確な人数はわかりません。
しかし、40歳から90歳まで(閉経していない女性を20%以上含む)の全国1万人を対象としたWEB調査では、GSMの罹患率が45%にも及んでいることがわかりました。しかも、罹患している方は高齢者に限らず、閉経前の女性も多く含まれていたのです。
したがって、統計的にみると日本では、40歳以上の女性の45%である1,865万人を超える方々がGSMに罹患している可能性もあります。

アメリカでは、閉経女性のおよそ85%がデリケートゾーンになんらかの不快な症状を感じています。もしかしたら日本でも、1,865万人より多くの女性がGSMの症状を抱えている可能性もあるのではないでしょうか。
日本では、2020年に女性の2人に1人が50歳を超えました。そのため、今後はさらにGSMに苦しむ女性が増えていくことになるでしょう。
たしかにGSMは、これまで年齢のせいにして諦められてしまっていた疾患ですが、適切な治療や予防によって症状を改善して快適に過ごせるので、気になる症状がある場合は受診するようにしましょう。
そもそも日本人女性は自分の外陰部や腟、尿道口などがどのような状態にあるのか、日常的に見たり触ったりする習慣がほとんどないため、知っているようで知らないことばかりです。
GSMは、適切なケアを行わなければ症状が進行してしまいます。ここでは、受診の目安と診断についての情報を詳しくご紹介しますので、受診すべきかお悩みの方はぜひ参考にしてみてください。
腟の痒みや乾燥感、尿漏れなどの不快な症状で困っていても、「この程度の症状で受診すべきなのか」と迷ってしまうこともあります。たしかにGSMの症状は人それぞれ違いますが、生活する中で支障を感じる場合や、常にそのことが気になるなどの場合は迷わず早めに病院を受診しましょう。
以下のいずれかひとつでも当てはまればGSMの可能性が高いので、まずはチェックしてみてください。

ウロギネとはウロギネコロジーの略で、Urology(泌尿器科)とGynecology(婦人科)を合わせて作られた造語です。泌尿器科と産婦人科の境界領域にある疾患を診てくれる診療科であるため、腟周りの症状だけでなく頻尿や尿失禁など、女性のデリケートゾーンに関するお悩み全般が対象となっています。
最近ではオンライン診療を行っているところもありますので、直接受診することに抵抗を感じる方などは、まずは相談だけするつもりで利用してみるとよいでしょう。
GSMを診断する際デリケートゾーンの状態で判断することは非常に重要ですが、子宮がんや尿路感染症(いわゆる膀胱炎)、子宮脱(骨盤臓器脱)などの疾患を見逃してしまわないようにしっかりと検査をし、確認していきます。
診察では、医師が以下のようなことを確認します。
最近、ニュース番組などでもフェムテックという言葉を耳にするようになってきました。フェムテックとは女性特有のお悩みに対するケアアイテムやサービスのことです。医療機関などで行う骨盤底筋群へのエネルギーデバイスを用いた治療なども、これに含まれます。
新製品も続々と登場しており、現在フェムテック市場は非常に盛り上がっているといえるのではないでしょうか。

このフェムテックブームに火をつけたのがGSMです。GSMが提唱されたことで、フェムテック関連商品に注目が集まってきているのです。
ただ、フェムテックアイテムを使用したセルフケアではGSMの進行を止められない場合もありますので、まずは病院を受診して適切なアドバイスと治療を受けるようにしましょう。
ここでは、GSMの治療について詳しくご紹介します。
最近、腟へのレーザー照射がGSMの症状改善に有効であることがわかってきており、さまざまな研究結果が報告されています。腟レーザーは、腟剤を自分で投与することが困難な方や、乳がん手術を受けた方でも受けられる治療として期待されています。
以下は、粘膜に対する3つの治療の選択肢についての詳しい解説です。
非ホルモン療法は、主に医師が処方する外用薬や保湿剤や、市販の保湿剤、潤滑剤を使用します。また、外陰部や腟専用の洗浄オイルなどで清潔を保つことも重要とされており、それと合わせて保湿を行うことが重要です。

普段から乾燥がひどくならないような行動を取るように、医師から生活習慣についてのアドバイスを受ける場合もあります。
以下は、女性ホルモンの全身投与と局所投与のそれぞれの特徴です。
全身投与の特徴
メリットが多い分、副作用が強く出る場合があるのもホルモン外用薬の特徴です。そのため医師から処方された薬はもちろん、市販薬でも塗る場所や使用量、回数、期間などを守ることが大切です。
また、腟剤も局所投与の一般的な選択肢ですが、外陰部が癒着するなど症状が重い方は挿入できない場合もあります。痛みを伴ったり違和感を覚えたりするので、医師とよく相談してどの種類を選択するか決めましょう。
現在、GSMの治療では炭酸ガス(CO2レーザー)や腟HIFU(超音波)、高周波(RF波)、エルビウムヤグレーザーなどを使用した治療が行われています。
以下は、エネルギーデバイスによる治療の詳細と代表的な機器です。
炭酸ガスレーザー
萎縮した腟内および外陰部、尿道口周辺に炭酸ガスレーザーを照射し、細胞の活性化を促進することで組織を修復させる効果があります。修復していく過程で粘膜が正常化し、それと同時に皮下組織のコラーゲンが新しく産生され、ふっくらとしたうるおいのあるデリケートゾーンが蘇ります。

転用:http://ja.monalisatouch.com/about.html
以下は、炭酸ガスレーザーの代表的な機器です。

引用:http://ja.monalisatouch.com/about.html
腟HIFU
腟HIFUは、もともと前立腺などのがん治療に使用されていた技術をデリケートゾーン専用に応用したもので、腟のゆるみだけでなく尿漏れや性交痛にも効果を発揮する治療法です。超音波を集束させたエネルギーを腟粘膜に照射することで、熱によるコラーゲン増産と活性化が起こり、腟内のタイトニングと弾力性のアップが見込めるだけでなく、副次的な効果として尿漏れや頻尿、便失禁にも効果を発揮します。
以下は、腟HIFUの代表的な機器です。

腟HIFUは、さまざまな種類のある腟内照射機器のなかでエネルギーが筋層にまで達する唯一の機器です。治療時間はおよそ20分から30分で、1回の治療でも効果を実感できます。
高周波(RF波)
高周波エネルギーを用いて腟内部を収縮させて引き締める高周波治療は、皮下組織を42度から45度に温めることでコラーゲンの産生を促進し、組織を活性化させます。外陰部のケアも可能です。痛みを感じることなくデリケートゾーンのハリ感やうるおい、痒みやにおいの改善が期待できます。
以下は、高周波の代表的な機器です。
エルビウムヤグレーザー
エルビウムヤグレーザーは、粘膜の血流を改善させてコラーゲン組織を再生することで、GSMに伴う痛みや不快感を改善する効果がある治療です。炭酸ガスレーザーよりも浅い粘膜へ照射します。ターゲットの周辺組織への熱損傷がないため、ダウンタイムもほとんどなく安全です。
以下は、エルビウムヤグレーザーの代表的な機器です。

引用:https://www.fotona.com/us/
GSMの治療を行っている病院では、トレーニング方法がわからない方のために個別で指導を行っているところもあるので、問い合わせてみるとよいでしょう。

また、普段から姿勢をよくして下半身をしっかりと使うことを意識しましょう。

また、最近では「yoni CARE」などの家庭用の腟レーザー、腟のゆるみケア器も発売されています。LEDライトによって腟内を健康的にしたり腟内バランスを整えたりと、家庭でも本格的なケアができるようになりました。
こちらのアイテムもバイブレーション機能付きですので、性交痛などの緩和トレーニングとしても有効です。

GSMは、女性ホルモンの分泌量が減少することによって起こるデリケートゾーンの不快な症状や疾患の総称です。よく起こるのが腟周辺のうるおい不足や性交痛で、性行為をおっくうに感じてしまう方も多くいます。
主に閉経前後の女性がGSMの症状を感じやすいですが、現代は仕事を持っている女性がほとんどで、ストレスが溜まりやすかったり生活が不規則だったりすることも多いため、ホルモンバランスが崩れやすい状態です。
日常生活の忙しさや恥ずかしさからなかなか病院を受診できない方も多いですが、これからの長い人生を楽しく快適に過ごすためにも、QOLが下がっていると感じた時点で病院を受診するようにしましょう。
デリケートゾーンの不快な症状にお悩みの方は、ぜひ本記事を参考にしてみてください。
もともとは「萎縮性腟炎」または「老人性腟炎」と呼ばれていましたが、2014年に新たな概念として提唱されるようになりました。
GSMは閉経後の方に限らず、比較的若い閉経前の40代でも症状を自覚するケースもあります。もしかしたら普段感じているデリケートゾーンの痒みやにおい、腟の乾燥感、細菌性の腟炎などの困った症状は、実はGSMかもしれません。
GSMは時間の経過とともに症状が進んでいく疾患で、残念ながら放っておいて自然と治るというものではないため、早めに病院で治療を受けることをおすすめします。
この記事では、GSMの代表的な症状や萎縮性腟炎との違いなどについて詳しく解説し、受診の目安や診断、治療法までご紹介します。デリケートゾーンの不快な症状が気になっている方は、ぜひ最後まで読んでみてください。

Contents
GSMとは?

GSMは、中高年女性のおよそ半数が罹患しているともいわれている疾患です。WHOでは加齢によってかかりやすくなる疾患を「NCD:非感染性疾患」としており、女性の場合はホルモンの分泌量低下による認知症や骨粗鬆症などが主な疾患です。
GSMも加齢や性腺ホルモンの低下で慢性化し、進行することから、女性のNCDとしての基準を十分に充たす疾患であるといえます。
デリケートゾーンのお悩みは、ただでさえ言い出しにくく受診しにくいため、ためらっているうちにどんどん進行し、日常生活にまで支障をきたす可能性も。多くの女性が適切な治療や予防を行うためには、GSMについて詳しく知ることが大切なのです。
ここではまず、GSMとはどのような疾患なのか、その詳細について詳しくご紹介していきます。
加齢によってデリケートゾーンに起こる変化
年齢を重ねたことによって起こるデリケートゾーンの変化。この問題は、どの女性にとっても他人事ではありません。GSMに罹患しやすくなる更年期以降、女性のデリケートゾーンには具体的にどのような変化が起こっているのか、ご存知ですか?年齢とともにうるおいが減り、顔などの皮膚にたるみが現れたという経験をされる方も多いです。それと同じように閉経前後のデリケートゾーンはうるおいが不足するため、粘膜が痩せてさまざまな症状が現れます。
粘膜が変化する主な原因は、血液中にある性腺ホルモンの減少です。とくにエストロゲンとテストステロンというホルモンは、デリケートゾーンの粘膜の働きに非常に深く関わっており、2つのホルモンが減少することで性器や尿路が徐々に変化していきます。
以下は、デリケートゾーンの各部位に現れる具体的な変化です。
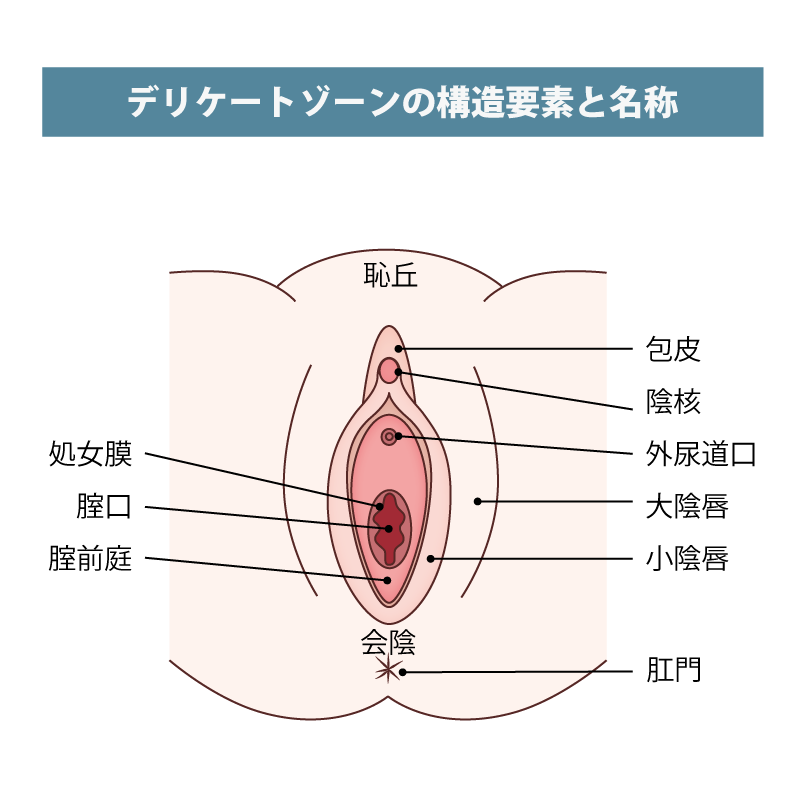
- 【大陰唇、恥丘、会陰などの皮膚で覆われた組織】痩せてふっくら感がなくなり小さくなる。乾燥により炎症が起こる可能性もある。
- 【小陰唇、包皮、クリトリス、腟前提、外尿道口、腟口、処女膜、腟壁などの粘膜組織】潤いがなくなる。通常はピンク色だが、炎症を起こすと赤色になったり、炎症や傷が治った部分(瘢痕)が白色になったりする。粘膜に弾力もなくなるため、硬くなりペラペラになる。腟口を広げるのが困難になる。
小陰唇やクリトリス、腟内やその周辺などの粘膜組織は、硬くなりうるおいと弾力がなくなるため、硬くなった部位が炎症の起きている部位にあたって痛みを感じるケースもあります。
性腺ホルモンとGSMの関係とは

そもそもホルモンとは、体が健康を維持するためのさまざまな働きを調整する化学物質です。
成長と成熟、生殖機能を担うだけでなく、体の内外で環境の変化が起きた場合でも生命と活動性を維持するのが役割です。
ホルモンは内分泌腺というところで作られており、各内分泌腺でそれぞれ異なる働きをするホルモンを産生しています。
どのホルモンも必要なときに必要な量を作り、血管や神経を通って全身に送られます。ごく微量で効果を発揮するため、多すぎたり少なすぎたりするとバランスが崩れて体にさまざまな疾患を引き起こすことも。
GSMの主な原因は、性腺と副腎という内分泌腺で作られるエストロゲンとテストステロンです。
エストロゲンはいわゆる「女性ホルモン」と呼ばれるもので、主に女性の卵巣で作られています。皮下脂肪をつけて血管を柔らかくし、ふっくらとした女性らしい体にしたり、デリケートゾーンにうるおいを与えたりする働きをします。
一方のテストステロンは別名「男性ホルモン」とも呼ばれており、主に男性の精巣で作られるホルモンです。筋肉や骨を強くして脂肪をつきにくくさせ、男らしい体になるような働きをしたり、性衝動を高めたりします。
エストロゲンもテストステロンも、男性と女性どちらの体にも分泌されているホルモンですが、分泌量が大きく異なります。また、どちらのホルモンも年齢とともに分泌量が低下するのが特徴です。
この2つの性腺ホルモンの分泌量が低下することで、デリケートゾーンの形態の変化やそれに伴う不快な症状が現れるようになります。
GSMの代表的な症状
性腺ホルモンの分泌量が低下することで起こるGSM。実は、閉経後の女性のおよそ半数になんらかの症状があるといわれています。以下は、GSMの代表的な症状です。
腟周辺の症状
- 外陰部の乾燥感、灼熱感、掻痒感
- 腟のゆるみ
- 不正出血
- おりものの増加、または減少
- 異臭
- 頻尿、残尿感
- 排尿時痛、尿意切迫感
- 尿漏れ
- 繰り返す膀胱炎
- 性行為時に濡れにくいと感じる
- 性交痛
- 挿入しにくい、挿入時もしくは性交後に出血する
- オーガズムを感じにくくなる
萎縮性腟炎との違い
萎縮性腟炎は別名老人性腟炎とも呼ばれ、エストロゲンの分泌量が低下することにより、腟壁や外陰部が萎縮して薄くペラペラの状態になる疾患のことです。閉経後の女性に比較的多くみられる疾患であり、症状の程度は違うものの、閉経して数年が経つ女性のおよそ半数になんらかの腟萎縮症状があるといわれています。
また、腟内には腸や皮膚と同じように常在菌が住み着いており、腟の上皮細胞のグリコーゲンを食べて乳酸を産生し、腟内のpH値を酸性に傾けることで清潔を保っています。
その自浄作用のおかげで体外から雑菌が入り込むのを防いでいるのですが、加齢で自浄作用の仕組みが崩れ悪玉菌が増殖してしまうと、腟表面が炎症を起こしやすくなり、痛みや痒みなどの症状が出やすくなってしまうのです。
以下は、萎縮性腟炎の主な症状です。
腟の症状
- 腟の乾燥感
- 炎症
- 性交痛
- 性交時の出血
- 痒み
- おりものの異常(異臭、黄色がかっている)
- 排尿時痛、尿意切迫感
- 血尿
- 頻尿
- 膀胱炎
- 尿漏れ
- 雑菌の繁殖による感染症の増加
- 月経不順
- 産後に長期の授乳を行っているため生理がストップしている
- 女性ホルモンを抑制する薬を使用している
- 喫煙している
- 卵巣摘出術を受けた
- がんの治療後
萎縮性腟炎とGSMは症状や原因に似通っているところが多く、同じものではないかという方もおられます。
それもそのはず、GSMは萎縮性腟炎をベースにした疾患です。かつては萎縮性腟炎と呼んでいたエストロゲンなどの女性ホルモン分泌量低下に伴う症状を、婦人科領域だけでなく泌尿器科領域の尿路や、腟以外の性器も含めた広い意味で捉えた新しい概念がGSMなのです。つまり萎縮性腟炎は、GSMの症状のひとつということになります。
骨盤底障害との関係
骨盤底障害とは、GSMと同じデリケートゾーン付近に発症する疾患で、主に尿漏れや腹圧性尿失禁、骨盤臓器脱を引き起こす原因となる疾患です。骨盤底筋群という骨盤の底にあるインナーマッスルが脆弱化することで起こります。骨盤底筋群は、肛門挙筋や尿道括約筋などの筋肉が合わさっており、ハンモック状に子宮や膀胱、直腸を下から支える役割を担っています。尿道や肛門などの排泄口を開閉する働きもしているため、排泄に関するトラブルとの関係が深い筋肉です。
女性が男性より骨盤底筋群に関するお悩みが起きやすいのには、以下の3つの理由があります。
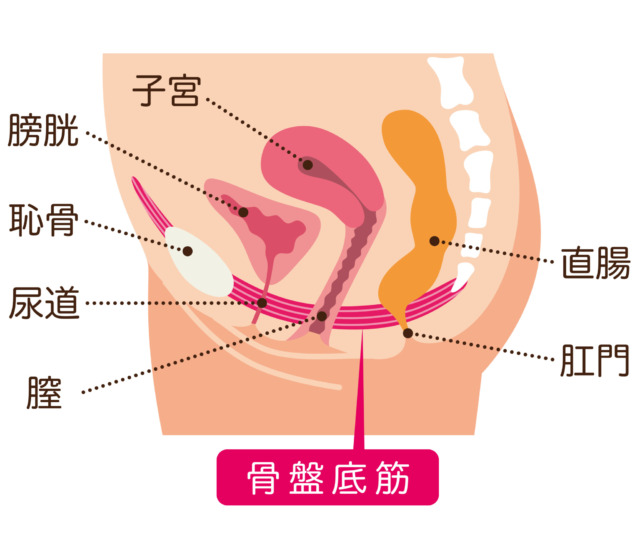
- 女性は男性と比べて骨盤が広く骨盤底筋群の面積が広い。そのうえ尿道や腟、肛門と3つの穴があるため、排泄時にいきむことで骨盤底筋群がダメージを受けやすい。
- 妊娠や出産で子宮が重たくなったり出産時にいきんだりするため、骨盤底筋群がダメージを受けやすい。
- 加齢とともにエストロゲンなどの女性ホルモンが減少すると、それに伴って筋肉量が減少。骨盤底筋群の弾力低下を招く。
ただしGSMと骨盤底障害は症状や罹患する年代も重なりますが、骨盤底障害は筋肉や筋膜が損傷することで起こる問題であるのに対し、GSMは筋肉よりも表層の皮膚や皮下組織、粘膜の乾燥やたるみによる問題です。
この2つの疾患が合併すると、骨盤底障害の症状が悪化するためどちらの疾患も早めに対処しなければいけません。
GSMに罹患している方の人数
国際女性性機能学会と北米閉経学会が、女性のデリケートゾーンに関するさまざまな不快な症状にGSMという概念を与えたのは、2014年のことです。日本ではまだGSMについての大規模な調査は行われていないため、どのくらいの方が苦しんでいるのか正確な人数はわかりません。
しかし、40歳から90歳まで(閉経していない女性を20%以上含む)の全国1万人を対象としたWEB調査では、GSMの罹患率が45%にも及んでいることがわかりました。しかも、罹患している方は高齢者に限らず、閉経前の女性も多く含まれていたのです。
したがって、統計的にみると日本では、40歳以上の女性の45%である1,865万人を超える方々がGSMに罹患している可能性もあります。

アメリカでは、閉経女性のおよそ85%がデリケートゾーンになんらかの不快な症状を感じています。もしかしたら日本でも、1,865万人より多くの女性がGSMの症状を抱えている可能性もあるのではないでしょうか。
日本では、2020年に女性の2人に1人が50歳を超えました。そのため、今後はさらにGSMに苦しむ女性が増えていくことになるでしょう。
GSMの受診の目安と診断について
GSMは、デリケートゾーンの痒みや性交痛、尿漏れなどの症状を引き起こす困った疾患です。GSMの概念自体がまだ新しいこともあり、長年悩まされている不快な症状が治療できるものだと知らない方や、恥ずかしくてひとりで抱え込んでしまう方も多く、病院を受診していない方も多いのが現状です。たしかにGSMは、これまで年齢のせいにして諦められてしまっていた疾患ですが、適切な治療や予防によって症状を改善して快適に過ごせるので、気になる症状がある場合は受診するようにしましょう。
そもそも日本人女性は自分の外陰部や腟、尿道口などがどのような状態にあるのか、日常的に見たり触ったりする習慣がほとんどないため、知っているようで知らないことばかりです。
GSMは、適切なケアを行わなければ症状が進行してしまいます。ここでは、受診の目安と診断についての情報を詳しくご紹介しますので、受診すべきかお悩みの方はぜひ参考にしてみてください。
受診の目安
まずは、GSMの疑いで病院を受診する際の症状の目安についてご紹介します。腟の痒みや乾燥感、尿漏れなどの不快な症状で困っていても、「この程度の症状で受診すべきなのか」と迷ってしまうこともあります。たしかにGSMの症状は人それぞれ違いますが、生活する中で支障を感じる場合や、常にそのことが気になるなどの場合は迷わず早めに病院を受診しましょう。
以下のいずれかひとつでも当てはまればGSMの可能性が高いので、まずはチェックしてみてください。

- デリケートゾーンが痒い:外陰部全体に痒みや灼熱感がある。クリトリス包茎や小陰唇の萎縮、肛門側が短くなり痛みを感じる。外陰部や腟口付近の色が以前と違うと感じる。
- 排尿のトラブルがある:尿道口が赤く開いていたり、赤い粘膜がのぞいたりしている。咳やくしゃみをすると尿漏れする。
- 性行為時に痛みがある:人差し指の第二関節までを腟に入れたとき、腟の入り口付近が固くなって触れると痛みがある。
ウロギネとはウロギネコロジーの略で、Urology(泌尿器科)とGynecology(婦人科)を合わせて作られた造語です。泌尿器科と産婦人科の境界領域にある疾患を診てくれる診療科であるため、腟周りの症状だけでなく頻尿や尿失禁など、女性のデリケートゾーンに関するお悩み全般が対象となっています。
最近ではオンライン診療を行っているところもありますので、直接受診することに抵抗を感じる方などは、まずは相談だけするつもりで利用してみるとよいでしょう。
GSMの診断について
GSMの症状は言い出しにくいことから、潜在化しがちな疾患です。しかし女性なら誰でもかかるごく身近な疾患であるため、恥ずかしがらずに受診し、医師の診断と治療を受けることが大切です。GSMを診断する際デリケートゾーンの状態で判断することは非常に重要ですが、子宮がんや尿路感染症(いわゆる膀胱炎)、子宮脱(骨盤臓器脱)などの疾患を見逃してしまわないようにしっかりと検査をし、確認していきます。
診察では、医師が以下のようなことを確認します。
- 症状がはじまった時期
- 症状が現れる時間帯や体勢など
- 日頃の生活習慣
GSMの治療について
GSMは徐々に症状が進行する疾患であるため、経過を観察しているだけでは改善しません。一人ひとり症状が異なるため、多様な治療が必要になります。最近、ニュース番組などでもフェムテックという言葉を耳にするようになってきました。フェムテックとは女性特有のお悩みに対するケアアイテムやサービスのことです。医療機関などで行う骨盤底筋群へのエネルギーデバイスを用いた治療なども、これに含まれます。
新製品も続々と登場しており、現在フェムテック市場は非常に盛り上がっているといえるのではないでしょうか。

このフェムテックブームに火をつけたのがGSMです。GSMが提唱されたことで、フェムテック関連商品に注目が集まってきているのです。
ただ、フェムテックアイテムを使用したセルフケアではGSMの進行を止められない場合もありますので、まずは病院を受診して適切なアドバイスと治療を受けるようにしましょう。
ここでは、GSMの治療について詳しくご紹介します。
粘膜に対する治療
GSMでは、腟内の粘膜変化に対する治療を行います。治療法としてはホルモン剤による治療が有効であることがわかっていますが、適応しない患者さんもいるため、非ホルモン療法やエネルギーデバイスによる治療も選択肢のひとつです。最近、腟へのレーザー照射がGSMの症状改善に有効であることがわかってきており、さまざまな研究結果が報告されています。腟レーザーは、腟剤を自分で投与することが困難な方や、乳がん手術を受けた方でも受けられる治療として期待されています。
以下は、粘膜に対する3つの治療の選択肢についての詳しい解説です。
非ホルモン療法
GSMの治療の主な目的は、症状を緩和して患者さんのQOLを向上することです。初期症状や既往症、その他の理由によりホルモン剤を使用できない場合にもっとも大切なのは、デリケートゾーンの保湿とされており、患者さん自身が毎日自分でケアを行います。非ホルモン療法は、主に医師が処方する外用薬や保湿剤や、市販の保湿剤、潤滑剤を使用します。また、外陰部や腟専用の洗浄オイルなどで清潔を保つことも重要とされており、それと合わせて保湿を行うことが重要です。

普段から乾燥がひどくならないような行動を取るように、医師から生活習慣についてのアドバイスを受ける場合もあります。
ホルモン剤による治療
一般的な更年期障害の治療では、女性ホルモンの全身投与を行いますが、GSMの治療では全身投与よりも局所投与の方が効果を発揮します。どちらの治療法が向いているかは、医師と相談するようにしましょう。以下は、女性ホルモンの全身投与と局所投与のそれぞれの特徴です。
全身投与の特徴
- 外用薬や貼付剤、内服薬、注射薬で行われるのが一般的
- GSMだけでなくその他の更年期障害も同時に改善できる
- 不正出血や胸の張りなどが生じる
- エストロゲンの単独補充を長期間続けると子宮体がんのリスクが高まる
- 高齢で動脈硬化が疑われる場合は、血栓症のリスクが高まる
- 乳がんの既往歴がある方は不可
- 腟剤や局所への外用薬などで行われるのが一般的
- 子宮体がんや血栓症などのリスクが上昇しない
- 腟剤を挿入するのが苦手な方もいる
- 粘膜が炎症を起こしている場合、腟剤や外用薬で刺激痛が出ることもある
- エストロゲンだけでは改善しない場合はテストステロンも使用する
メリットが多い分、副作用が強く出る場合があるのもホルモン外用薬の特徴です。そのため医師から処方された薬はもちろん、市販薬でも塗る場所や使用量、回数、期間などを守ることが大切です。
また、腟剤も局所投与の一般的な選択肢ですが、外陰部が癒着するなど症状が重い方は挿入できない場合もあります。痛みを伴ったり違和感を覚えたりするので、医師とよく相談してどの種類を選択するか決めましょう。
膣ハイフや膣レーザーによる治療
上述した通り、最近では腟へのレーザー照射がGSMに有効なことがわかっています。腟剤の挿入が困難な方や、乳がんの術後でホルモン剤を使用できない方にとっては、非常に嬉しい治療法です。現在、GSMの治療では炭酸ガス(CO2レーザー)や腟HIFU(超音波)、高周波(RF波)、エルビウムヤグレーザーなどを使用した治療が行われています。
以下は、エネルギーデバイスによる治療の詳細と代表的な機器です。
炭酸ガスレーザー
萎縮した腟内および外陰部、尿道口周辺に炭酸ガスレーザーを照射し、細胞の活性化を促進することで組織を修復させる効果があります。修復していく過程で粘膜が正常化し、それと同時に皮下組織のコラーゲンが新しく産生され、ふっくらとしたうるおいのあるデリケートゾーンが蘇ります。
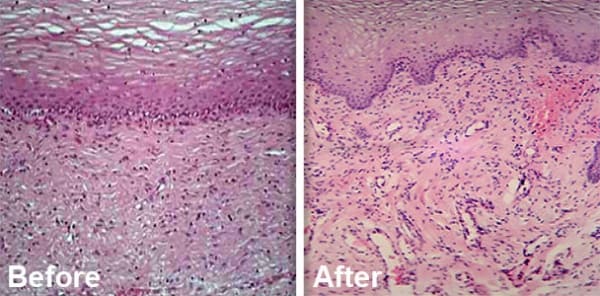
転用:http://ja.monalisatouch.com/about.html
以下は、炭酸ガスレーザーの代表的な機器です。

引用:http://ja.monalisatouch.com/about.html
- モナリザタッチ
- フェミリフト
腟HIFU
腟HIFUは、もともと前立腺などのがん治療に使用されていた技術をデリケートゾーン専用に応用したもので、腟のゆるみだけでなく尿漏れや性交痛にも効果を発揮する治療法です。超音波を集束させたエネルギーを腟粘膜に照射することで、熱によるコラーゲン増産と活性化が起こり、腟内のタイトニングと弾力性のアップが見込めるだけでなく、副次的な効果として尿漏れや頻尿、便失禁にも効果を発揮します。
以下は、腟HIFUの代表的な機器です。

- ウルトラヴェラ
- yoniハイフ
腟HIFUは、さまざまな種類のある腟内照射機器のなかでエネルギーが筋層にまで達する唯一の機器です。治療時間はおよそ20分から30分で、1回の治療でも効果を実感できます。
高周波(RF波)
高周波エネルギーを用いて腟内部を収縮させて引き締める高周波治療は、皮下組織を42度から45度に温めることでコラーゲンの産生を促進し、組織を活性化させます。外陰部のケアも可能です。痛みを感じることなくデリケートゾーンのハリ感やうるおい、痒みやにおいの改善が期待できます。
以下は、高周波の代表的な機器です。
- ビビーブ
- サーミバー
エルビウムヤグレーザー
エルビウムヤグレーザーは、粘膜の血流を改善させてコラーゲン組織を再生することで、GSMに伴う痛みや不快感を改善する効果がある治療です。炭酸ガスレーザーよりも浅い粘膜へ照射します。ターゲットの周辺組織への熱損傷がないため、ダウンタイムもほとんどなく安全です。
以下は、エルビウムヤグレーザーの代表的な機器です。
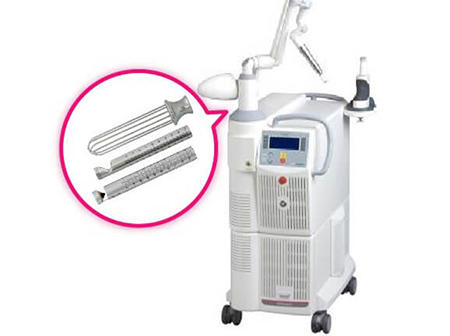
引用:https://www.fotona.com/us/
- インティマレーザー
- アクションIIプチレディ
組織の萎縮に対する治療と予防
GSMは、トレーニングやセルフケア用マシンでのリハビリで、組織の萎縮症状の治療を行ったり予防したりする場合もあります。骨盤底障害を併発しないためにも、デリケートゾーンが老化予防に努めなければいけません。GSMの治療を行っている病院では、トレーニング方法がわからない方のために個別で指導を行っているところもあるので、問い合わせてみるとよいでしょう。
骨盤底筋トレーニング
骨盤底筋トレーニングは、尿漏れや尿失禁などの基本の治療法です。筋力は何歳になっても鍛えられるので、以下の骨盤底筋トレーニングの基本を毎日実践するようにしましょう。
- 足を肩幅に開き背筋を伸ばしてまっすぐに立つ
- 肛門を持ち上げるようにギュッとお尻を締める
- 腟と尿道を持ち上げるようにギュッと締める
- 息をいっぱいに吸って、口から吐きながら骨盤底全体を体の中にグーっと引き上げるイメージで5〜10秒間キープする
また、普段から姿勢をよくして下半身をしっかりと使うことを意識しましょう。
セルフケア用マシンによるトレーニング
腟萎縮があるときの性交痛対策や、腟口が狭くなるのを予防する対策として、腟バイブレーターや腟ダイレーターを用いて治療を行う場合もあります。腟にマシンを挿入してケアすることで腟内の血流がよくなり、萎縮を予防する効果が得られます。濡れにくいと感じる方は、ジェルやオイルなどの潤滑剤を使用するとよいでしょう。
また、最近では「yoni CARE」などの家庭用の腟レーザー、腟のゆるみケア器も発売されています。LEDライトによって腟内を健康的にしたり腟内バランスを整えたりと、家庭でも本格的なケアができるようになりました。
こちらのアイテムもバイブレーション機能付きですので、性交痛などの緩和トレーニングとしても有効です。

まとめ
GSMの代表的な症状や萎縮性腟炎との違いなどについて詳しく解説し、受診の目安や診断、治療法までご紹介しました。GSMは、女性ホルモンの分泌量が減少することによって起こるデリケートゾーンの不快な症状や疾患の総称です。よく起こるのが腟周辺のうるおい不足や性交痛で、性行為をおっくうに感じてしまう方も多くいます。
主に閉経前後の女性がGSMの症状を感じやすいですが、現代は仕事を持っている女性がほとんどで、ストレスが溜まりやすかったり生活が不規則だったりすることも多いため、ホルモンバランスが崩れやすい状態です。
日常生活の忙しさや恥ずかしさからなかなか病院を受診できない方も多いですが、これからの長い人生を楽しく快適に過ごすためにも、QOLが下がっていると感じた時点で病院を受診するようにしましょう。
デリケートゾーンの不快な症状にお悩みの方は、ぜひ本記事を参考にしてみてください。